皆さま、こんにちは。
もう気づけば春の訪れを感じる季節となり、新生活を始める方も多いことでしょう。
新しい環境に胸踊らせつつ、不安に感じることも少なくは無いと思います。
感染への配慮はしつつも、長らく続いていたマスク生活も徐々に薄れつつある今、改めて自分の口周りの状態について見直すこともあるのではないかと考えます。
本日は「口臭」をテーマに少しお話させていただければと思います。
皆さんは自分の口臭について、気になる瞬間はありますでしょうか。
コロナの影響でマスク着用時間が長くなり始めた頃に、口のネバつきが増え、一度は心配になったことがあるのでは?と筆者は勝手に想像しております。
口臭の原因は様々であり、喫煙習慣、全身疾患、口腔乾燥や口腔内の清掃状態、歯周病等々が挙げられます。
他の人から特に指摘はされたことはないが、なんとなく不安を感じているという方もいらっしゃいます。
そもそも、口臭は自分で感じにくいという点が、1つの難しいポイントだと思います。
マスク着用は、口呼吸の頻度増加による口腔乾燥と、自分の息が外に出づらいという点が口臭への懸念と繋がっていると考えられます。
「口臭を人に指摘された」、もしくは「自分で気になる」と感じたとき、まず原因を疑うのは、息の出口である口腔内の環境です。
我々歯科では口臭の悩みについて、患者様からご相談を受けることもありますが、歯科では口臭をどう診断しているのか、どう対応しているのかを簡単にまとめてご紹介いたします。
まず診断に関してですが、問診、質問票等に加え、特徴的な検査方法が大きく分けて2つあります。
①人の嗅覚を使う
②測定機器を使う
の2つです。
①は口臭官能試験というもので、手順はシンプルに、第三者に口臭を嗅いでもらい、0~5の6段階評価を行うものです。
原始的ではありますが、後述する現在の小型機器では測定されない成分も含めて評価可能であるため、一番簡便かつ実用的で総合的な評価が可能と言われています。
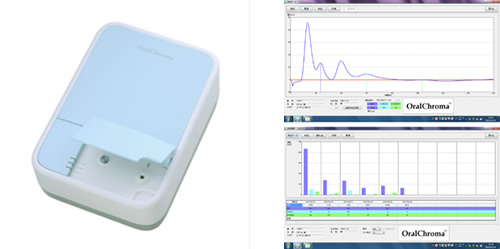
②の機器にはいくつか種類があり、大学のような大型施設に配置してある口臭測定用ガスクロマトグラフィーといったものから、オーラルクロマ(エフアイエス株式会社)、ブレストロン(株式会社ヨシダ)のように小規模なクリニックでも使用可能な小型の口臭測定器があります。
オーラルクロマ
((株)日本歯科商社 商品購入ページより参照)
【測定時間わずか30秒、どこでも測定できる口臭測定器】
小型・軽量で持ち運びもラクラク。測定ホースが1mあり、チェアサイドでもカウンセリングルームでも場所を選ばず測定できます。測定時間もわずか30秒で患者さんを煩わせません。
ブレストロンⅡ
((株)ヨシダ 商品情報ページより参照)
それらの機器は全て、口臭の主な原因物質とされている揮発性硫黄化合物(VSC)をターゲットに計測しており、その中でも硫化水素[H2S]、メチルメルカプタン[CH3SH]、ジメチルサルファイド[(CH3)2S]の3つが項目として挙げられます。
硫黄の匂いがあまり心地の良いものではないことは想像しやすいと思いますが
一般的に
硫化水素[H2S]:卵の腐ったような匂い
メチルメルカプタン[CH3SH]:魚や野菜の腐ったような匂い
ジメチルサルファイド[(CH3)2S]:生ゴミのような匂い
といったように、少し異なるニュアンスで表現されています。
(イメージしづらいかもしれませんが・・・)
これらの総量や、一部の機械では3つのバランスを測定することにより、口臭の原因を予測することが可能となっています。
例として、通常、硫化水素とメチルメルカプタンが総量の8割を占めているのですが、
この2つのバランスは
舌の汚れ(舌苔)が原因 → 硫化水素 > メチルメルカプタン
歯周病が原因 → 硫化水素 < メチルメルカプタン
以上のような傾向があるとされています。
また、ジメチルサルファイドが高値を示した際には、口腔内のみでなく腎不全などの全身的な要因が存在する可能性を示していると言われています。
検査結果により出た数値と、問診や質問票、口腔内の状況から総合的に判断して、診断を出すことになります。
次に歯科がどう対応しているかについてです。
口臭は、舌苔が原因となっていることが多く、その殆どが舌清掃による舌苔除去で改善すると言われています。
もちろん普段の歯磨きによるプラークコントロールや口腔乾燥への対応も重要となっています。
一方、歯周病が原因となっている場合は、重症度にもよりますが舌苔と同じく自分自身でのプラークコントロールに加え、歯石除去やポケット内の洗浄と、重症であれば歯周外科手術などが適応となるため、すぐ根本が解決して完治とまではいかないかもしれません。
しかし、ある程度短期間での症状改善が見込める可能性は十分にあります。
また、全身状態の関与が示唆された場合は、内科消化器系や呼吸器系などの医科への紹介を行う必要があります。
腎臓や肝臓の機能不全だけでなく、内服している薬剤が関与している可能性もあるため、再度身体の状態を確認することが大事になります。
口臭の原因が複数関与している際は、歯科での診察も並行して行うケースも考えられます。
前半に述べたように口臭は自覚することが難しく、あくまで他人の客観的な評価によるものであるため、不安に陥りやすいという側面があります。
人に直接相談しづらい症状ではありますが、口臭から、普段見えていなかった身体のサインを読み取ることができる可能性がありますので、なるべく1人で悩みすぎず、歯科等の医療機関で相談することをおすすめいたします。
原因や状態の程度が把握できると、気持ちもかなり楽になると思います。
お悩みの方は、いつでも気軽にご相談ください。
歯科医師 白井 健太郎
参考文献
1)東京医科歯科大学 歯科東京同窓会報 No.201.
医歯学総合研究科 健康推進歯学分野 財津 祟.p40-43
2)口臭.MSDマニュアル
https://www.msdmanuals.com/ja-jp/
3)株式会社日本歯科商社.オーラルクロマ
https://www.dentalsupply.co.jp/product/detail_303.html
4)株式会社ヨシダ.ブレストロンⅡ
https://service.yoshida-dental.co.jp/ca/series/10757
2024年3月29日 カテゴリ:未分類